- Гнойный риносинусит: особенности заболевания у взрослых
- Особенности заболевания у детей и беременных
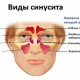
- Виды и формы гнойного риносинусита
- От чего возникает гнойный риносинусит?
- Симптомы и признаки гнойного риносинусита
- Диагностика заболевания
- Как и чем лечить гнойный риносинусит у взрослых и детей?
- Лечение гнойного риносинусита антибиотиками
- Физиологические процедуры
- Дополнительные средства терапии
- Хирургическое лечение
- Лечение гнойного риносинусита в домашних условиях
- Чем опасен гнойный риносинусит?
- Профилактика гнойного риносинусита
Гнойный риносинусит: особенности заболевания у взрослых
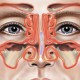
Под словом «риносинусит» подразумевают воспаление или инфекцию слизистой оболочки носовых проходов и, по меньшей мере, одной из придаточных пазух носа (клиновидной, верхнечелюстной, лобной или решетчатой).
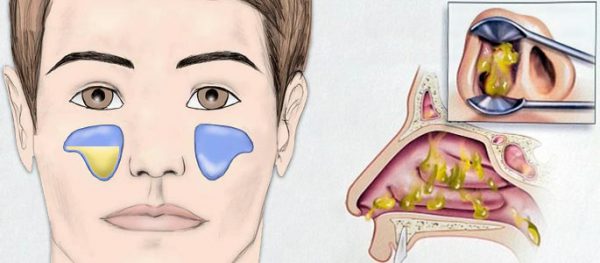
Обычное катаральное воспаление приводит к отеку оболочки, выстилающей полости и ходы носа, а также к обильному выделению слизи (насморк). При надлежащем лечении такой риносинусит проходит в течение 1-2 недель.
Если отек долго не спадает, то в синусах (то есть пазухах) наблюдается застой жидкости и падение уровня кислорода, вследствие чего начинают размножаться бактерии. Они то и производят гной. Гнойный риносинусит длится дольше – около 4 недель, но часто затягивается до 12 недель, так как его тяжелее вылечить.
Опасность данного недуга заключается в том, что инфекция с гноем может перейти на соседние ткани, в том числе кости лица и череп.
Особенности заболевания у детей и беременных
Синуситом часто страдают маленькие дети, так как у них недоразвиты все придаточные пазухи носа (окончательное их развитие происходит примерно к 12 годам), и у них неокрепший иммунитет. Эти факторы также делают болезнь опаснее, ведь у малышей существует больший риск осложнений, к тому же они не могут сказать, что их беспокоит. Также острый гнойный риносинусит у детей боле склонен превращаться в хронический.
В период беременности организм становиться уязвимым по той же причине – понижение иммунитета. Кроме того на развитие риносинусита у беременных могут повлиять гормональные перестройки. Опасность болезни у будущих мам заключается в том, что им нежелательно принимать сильные лекарства, а многие препараты вообще противопоказаны, вследствие негативного влияния на плод. Поэтому для лечения нужен особенный подход.
к содержанию ↑Виды и формы гнойного риносинусита
Вид и продолжительность гнойного риносинусита:
- Острый ≤ 4 недели
- Подострый От 4 до 12 недель
- Хронический Более 12 недель
В большинстве случаев диагностируют острую или подострую форму риносинусита. Она отличается внезапным началом с выраженными симптомами воспаления и гнойными выделениями из носа. При условии адекватного лечения, симптомы начинают отступать через 2-3 недели и проходят через 4 недели (в тяжелых случаях, а также у детей – через 12).
Затягивание недуга и переход в хроническую форму может произойти по нескольким причинам:
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
- отсутствие или неправильный выбор лечения;
- злоупотребление антибиотиками в прошлом;
- слабый иммунитет;
- сопутствующие патологии.
Хронический риносинусит характеризуется своей продолжительностью. Человек может страдать от него многие годы, периодически проходя периоды ремиссий и обострений. При этом состояние человека относительно удовлетворительное, а выделений – мало. Из-за этого болезнь может оставаться без внимания. Тем временем функция носа постепенно ухудшается, а в слизистой оболочке происходят дегенеративные изменения. Как итог – развитие гнойного полипозного риносинусита.
к содержанию ↑От чего возникает гнойный риносинусит?
Большинство случаев риносинусита связано с вирусной инфекцией, которая вызывает не тяжелое катаральное воспаление. Гнойная форма возникает реже, при попадании бактерий в структуры носа.
Причиной гнойного риносинусита может стать:
- предшествующий катаральный синусит – при длительном отеке и скоплении жидкости может присоединиться вторичная бактериальная инфекция;
- ринит (аллергический и не аллергический);
- саркоидоз;
- проникновение инфекции из ротовой полости и зубов;
- плавание, дайвинг.
Список самых распространенных бактерий, вызывающих риносинусит:
- Гемофильная палочка;
- Стрептококк;
- Анаэробные бактерии;
- Грамотрицательные бактерии;
- Стафилококк;
- Моракселла.
Факторы риска, способные вызвать или усугубить болезнь:
- наличие других ЛОР-заболеваний горла или ушей;
- травма головы;
- аномалии остиомеатального комплекса, аденоиды или полипы;
- сахарный диабет;
- курение;
- иммунодефицит;
- злоупотребление назальными препаратами и антибиотиками.
Симптомы и признаки гнойного риносинусита
Симптомы острого гнойного риносинусита у взрослых и детей:
- гнойная секреция;
- боль в лице и в зубах (зачастую – с одной стороны);
- боль при наклоне головы вперед;
- повышенная температура.
Также присутствует общее недомогание, усталость, нарушение аппетита, как и при ОРВИ. Дети становятся вялыми, раздражительными, плаксивыми, они плохо спят.
Примечательно, что при гнойных процессах в анализах крови наблюдается повышенная скорость оседания эритроцитов и уровень С-реактивного белка. Тяжелая степень болезни характеризуется сильным ухудшением состояния и очень высокой температурой.
Симптомы хронического гнойного риносинусита такие же, как и при остром, но они выражены меньше. Со временем хроническое воспаление сказывается на функциях носа и приводит к снижению обоняния. Еще человека может мучить кашель, дискомфорт в горле, неприятный запах в носу. Также есть вероятность развития полипов, которые мешают свободно дышать и ухудшают еще больше выраженность синусита.
Симптомы гнойного риносинусита очень похожи на вирусную инфекцию, поэтому отличить эти 2 типа недуга можно только по продолжительности симптомов: если они не проходят в течение 10 дней или ухудшаются на 5-6 день, то скорее всего у вас гнойная форма.
к содержанию ↑Диагностика заболевания
При первом посещении врача он проводит опрос пациента и осматривает нос, горло и уши, чтобы обнаружить изменения в них. Диагностика гнойного риносинусита, в основном, основывается на характерных признаках (отек, боль, гнойные выделения) и отсутствии улучшений спустя 10 дней. Конечно, применяя такой способ, диагноз не редко является ложноположительным или ложноотрицательным. Для подтверждения бактериальной инфекции из ноздрей берут мазок для бакпосева. Также понадобиться сдать анализ крови и мочи.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Золотым стандартом диагностики бактериального риносинусита является прокол пазухи. Он дает возможность взять достаточное количество материала для лабораторного исследования и одновременно оказывает лечебное действие. Прокол показан взрослым и детям старше 3 лет.
При диагностике неосложненного острого гнойного риносинусита не рекомендуется рентгенография, УЗИ и КТ исследование синуса, хотя они играют определенную роль в обследовании пациентов с рецидивирующими или хроническими симптомами.
к содержанию ↑Как и чем лечить гнойный риносинусит у взрослых и детей?
Лечение гнойного риносинусита – не простая задача. Оно должно быть комплексным, с обязательным применением антибиотиков, а в некоторых случаях требуется оперативное вмешательство.
Лечение гнойного риносинусита антибиотиками
В качестве терапии первой линии взрослым и детям, как правило, назначают «Амоксициллин». Чтобы избежать появления и распространения антибиотикорезистентных бактерий, препарат следует использовать в течение 10-14 дней.
Пациентам с легкой степенью болезни, у которых есть аллергия на бета-лактамные антибиотики, могут назначить сульфаниламиды (Сульфаметоксазол) или тетрациклины (Доксициклин).
Вместе с системными препаратами показано закапывание назальных капель с антибактериальным компонентом, например, «Изофра» (действующее вещество – фрамицетин). Также можно использовать спрей «Пиносол», который обладает антибактериальным действием за счет содержания тимола, эвкалипта и мяты.
Более сильные антибиотики при гнойном риносинусите применяют, если:
- у пациента средняя или высокая степень тяжести болезни;
- антибиотики уже были использованы за последние 6 недель;
- нет ответа на лечение в течение 72 часов.
Амоксициллин-клавуланат (Аугментин) и фторхинолоны (Левофлоксацин) обладают лучшим воздействием против Haemophilus influenzae и Streptococcus pneumoniae. Другие варианты включают цефалоспорины (Цефуроксим, Ципрофлоксацин) или макролиды (Азитромицин, Кларитромицин).
Когда пациент не отвечает на терапию, может потребоваться дополнительное обследование с анализом слизи из носа или визуализация КТ. Если необходимо изменить антибактериальную терапию, следует рассмотреть ограничения в отношении эффективности исходного препарата. Также могут предложить комбинированную терапию.
к содержанию ↑Физиологические процедуры
При риносинусите врачи часто прописывают курс одной или нескольких физиопроцедур:
- Промывание носа антисептическими растворами. Их вводят под небольшим давлением в одну ноздрю, а откачивают из другой. Таким образом, происходит промывание всех носовых ходов, благодаря чему улучшается носовое дыхание и уничтожается инфекция.
- Электрофорез. Действие аппарата основано на влиянии электрического тока, который помогает лекарственному веществу проникнуть вглубь тканей и оказать противовоспалительный и обезболивающий эффект в нужном месте.
- УВЧ. Под воздействием электромагнитных полей уменьшается выраженность воспаления и отека, проходит боль. Также останавливается деятельность микробов.
Также в больнице можно пройти и другие процедуры: тубус кварц, УФО, УЗТ, ингаляции.
к содержанию ↑Дополнительные средства терапии
Данные, подтверждающие использование вспомогательных процедур для лечения риносинусита, ограничены. В исследованиях была подтверждена эффективность противозастойных средств, которые уменьшают отек и заложенность носа, но их нельзя использовать более 7 дней подряд.
К таким лекарствам относится:
- таблетки «Нурофен Стопколд» (снимают воспаление и повышенную температуру, устраняют боль);
- таблетки «Клариназе». Уменьшает выраженность аллергических реакций, сужает сосуды и устраняет отек слизистой оболочки носа.
Однокомпонентные сосудосуживающие препараты в виде назальных капель и спреев (беременным применять только с разрешения врача):
- «Отривин»;
- «Назолонг»;
- «Назол»;
- «Санорин» и др.
Также при остром и хроническом гнойном риносинусите полезны ежедневные орошения носа солевым раствором. Они помогают увлажнить слизистую оболочку, размягчить слизь, а также оказывают легкий антисептический эффект. Солевой раствор можно приготовить в домашних условиях или купить в аптеке вместе со специальным баллончиком («Аква Марис», «Носален», «Аквазолин», «СептоАква»). Изотонический раствор абсолютно безопасен для детей и беременных.
К категории «возможно эффективные» относятся противовоспалительные средства с кортикостероидами и антигистаминные препараты:
- таблетки «Димедрол»;
- таблетки «Ринза» (кроме противовоспалительного действия также помогают устранить жар, боль и отек слизистой);
- капли «Виброцил» (снимают отек и выраженность аллергических реакций);
- спрей «Флутиказон» (оказывает выраженное противовоспалительное действие);
- спрей «Беклометазон» (противоаллергический).
Многие из перечисленных препаратов подходят для лечения гнойного риносинусита у детей, но в тяжелых случаях лучше лечить ребенка в больнице, а не дома.
Важные советы при гнойном риносинусите:
- нельзя прогревать пазухи, это приведет к распространению инфекции и осложнениям;
- промывать нос необходимо кипяченой водой. В сырой воде могут быть другие микробы;
- сморкаться нужно осторожно, чтобы не вызвать попадание гноя в другие полости носа.
Хирургическое лечение
Гнойный гайморит, который затянулся и не реагирует на другое лечение, устраняют путем прокола гайморовой пазухи. Это не сложная процедура, которая требует только местного обезболивания (у детей проводится общий наркоз). Специальной иглой стенку пазухи прокалывают, освобождая полость от гноя. Затем пазуху промывают антисептиком.
Такая операция при гнойном риносинусите помогает быстро улучшить состояние больного и предотвратить распространение гноя вглубь черепа, но иногда процедуру приходится повторять, а приятного в этом мало. Поэтому многие бояться данной операции. В качестве альтернативы прокола был придуман ЯМИК катетер. Он устанавливается в носоглотку таким образом, чтобы вызывать давление на синусы и выкачать из них жидкость без проколов, но так как гной вязкий, то с этим возникают трудности.
Хирургическое лечение гнойного риносинусита полипозной формы включает удаление наростов со слизистой оболочки специальным эндоскопом. Операцию обязательно дополняют антибиотикотерапией и другими методами лечения.
к содержанию ↑Лечение гнойного риносинусита в домашних условиях
Для тех, кто предпочитает народные методы лечения, мы составили список самых популярных средств против риносинусита:
- Растительные капли. В качестве антисептических капель можно использовать сок свеклы, морковки, лука, чеснока, алоэ или каланхоэ. Закапывают его из пипетки по 3-6 капель в каждую ноздрю по 3 раза в день. Сок из лука и чеснока могут обжечь оболочку носа, поэтому их нужно разводить водой.
- Солевой раствор. Сделать его очень просто: смешайте 1 л кипяченной или дистиллированной воды и 1 ст.л. соли (можно морской). Также некоторые добавляют пару капель йода. Этим раствором следует промывать каждую ноздрю при помощи небольшой груши, шприца или специального чайничка (продается в аптеках).
- Паровые ингаляции. Тоже доступный и всем известный способ. Для проведения ингаляций удобнее воспользоваться паровым ингалятором (тоже продается в аптеках), но можно действовать по старинке – дышать над паром из кастрюли около 10 минут. На многих сайтах рекомендуют добавлять в воду отвары трав или эфирные масла, но врачи утверждают, что эффекта от этого мало, ведь суть действия ингаляций – это распаривание вязкой мокроты и улучшение микроциркуляции в тканях, а для этого и просто пар подойдет.
- Носовые аппликации. Помогают снять воспаление, немного обезболить и устранить инфекцию. Например, можно намылить ватный тампон хозяйственным мылом положить его в ноздрю на 10 минут, или натереть лук, перемешать с медом, завернуть смесь в бинтик и также ставить в нос.
- Повышение иммунитета. Для укрепления защитных сил организма во время болезни советуют принимать витамин С или эхинацею.
Чем опасен гнойный риносинусит?
К распространенным осложнениям гнойного риносинусита относится воспаление всех пазух носа (пансинусит), воспаление среднего уха (отит), ангина, необратимое ухудшение обоняния или слуха.
Также встречается проникновение инфекции в лицевые кости (остеомиелит), распространение на оболочки мозга (менингит), поражение орбиты глаза. К самым тяжелым патологиям относится абсцесс мозга и тромбоз кавернозного синуса. Такие состояния требуют немедленного оперативного вмешательства и активной противоинфекционной терапии с внутривенным введением лекарств. В некоторых случаях подобные последствия гнойного риносинусита заканчиваются летальным исходом.
Если вы чувствуете, что ваше состояние ухудшается и вас мучает сильная боль, то нужно пройти дополнительное обследование (рентген и КТ), чтобы вовремя предотвратить попадание гноя в мозг.
к содержанию ↑Профилактика гнойного риносинусита
Профилактика риносинусита гнойной этиологии включает в первую очередь своевременное лечение катарального синусита, кариеса, аллергического ринита и аденоидита. Не забывайте, что применять антибиотики, а также разные капли для носа нужно с умом, так как в противном случае они могут навредить.
Взрослым и детям в период эпидемии гриппа рекомендуют принимать противовирусные препараты и быть осторожным, чтобы не заразиться. Не помешает укреплять свой иммунитет и закаляться.
Хорошей профилактикой гнойного риносинусита у детей является полноценное грудное вскармливание! А вот беременным нужно хорошо одеваться, выходя на улицу, и кушать витамины, чтобы не болеть.
Будьте здоровы!





Добавить комментарий