Рак гортаноглотки, что это такое и как он развивается?
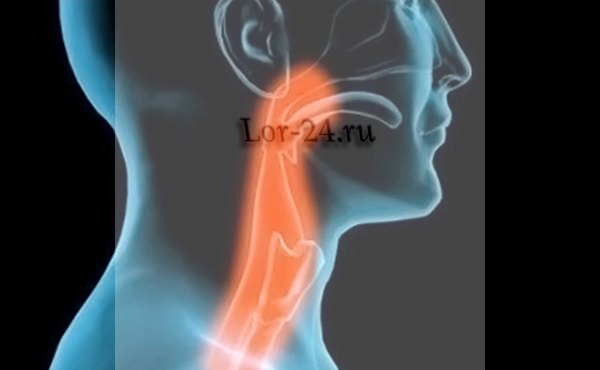
Патогенез злокачественного новообразования, локализующегося в этой части горла, сходен с зарождением онкоопухолей, расположенных в других отделах организма.
Развитие рака гортаноглотки происходит по следующей схеме:
- под воздействием неблагоприятных факторов нарушается структура ДНК, вследствие чего видоизменяются и прекращают нормальное функционирование 2 гена, отвечающих за размножение клеток и их естественное отмирание после завершения жизненного цикла;
- произошедшая в клетках мутация провоцирует начало их бесконтрольного деления, что приводит к появлению в месте поражения опухолевой структуры, которая первоначально носит доброкачественный характер, но при дальнейшем воздействии негативных факторов быстро преобразуется в плоскоклеточный рак гортаноглотки.
Этот тип раковой опухоли состоит из эпителиальных клеток и имеет склонность к быстрому росту и активному прорастанию в анатомические области, расположенные по соседству. Стоит сказать, что рак гортаноглотки трудно диагностировать и лечить, т. к. в этой онкоопухоли имеются мягкие, хрящевые и костные тканевые структуры, а также большое количество нервных волокон, лимфатических и кровеносных сосудов.
Развитие рака гортаноглотки чаще всего начинается с появления опухоли в гортани. Под влиянием неблагоприятных факторов она активно прогрессирует, быстро увеличиваясь в размерах, и в короткие сроки охватывает своими «щупальцами» не только гортанную, но и глоточную область.
к содержанию ↑Патанатомия рака этой анатомической области
Эта анатомическая область начинается от свободного края надгортанника (4-5 шейного позвонка) и переходит в начальный отдел пищевода. Опухоль гортаноглотки способна провоцировать появление негативной симптоматики уже в самом начале развития, т. к. является самой узкой частью глотки.
Локализация новообразований в этой зоне в процентном выражении выглядит следующим образом:
- в 60- 75% случаев развитие рака гортаноглотки происходит в грушевидных карманах, парных углублениях, находящихся у входа в гортань;
- 20-25% злокачественных новообразований локализуется на задней стенке этой анатомической области;
- очень редко рак гортаноглотки выявляют в позадиперстневидной зоне.
Опухолевые структуры этой анатомической области обычно характеризуются экзофитным ростом, т. е. прорастают не вглубь тканей, а в сторону гортани. В связи с тем, что гортаноглотка содержит большое количество лимфатических сосудов, гортанные и глоточные опухолевые структуры начинают рано метастазировать по лимфогенному пути.
к содержанию ↑Причины
Точные предпосылки, провоцирующие плоскоклеточный рак гортаноглотки, до настоящего времени не установлены. Однако учёными выявлены факторы, способные вызвать зарождение или ускорить прогрессирование опухолей такой локализации.

В клинической практике отмечаются следующие факторы риска, так называемые косвенные причины рака гортаноглотки:
- хронические воспалительные процессы этой области — тонзиллит и фарингит;
- отсутствие регулярной санации полости рта и наличие кариозных зубов;
- злоупотребление крепкими спиртными напитками;
- многолетняя никотиновая зависимость;
- плохо установленные зубные протезы.
к содержанию ↑Важно! Исключение перечисленных факторов риска рака гортаноглотки хотя и не даёт полной гарантии того, что опухолевая структура в этой области никогда не разовьётся, но всё же значительно уменьшает шансы на её появление.
Забиваем Сайты В ТОП КУВАЛДОЙ - Уникальные возможности от SeoHammerКаждая ссылка анализируется по трем пакетам оценки: SEO, Трафик и SMM. SeoHammer делает продвижение сайта прозрачным и простым занятием. Ссылки, вечные ссылки, статьи, упоминания, пресс-релизы - используйте по максимуму потенциал SeoHammer для продвижения вашего сайта.Что умеет делать SeoHammer— Продвижение в один клик, интеллектуальный подбор запросов, покупка самых лучших ссылок с высокой степенью качества у лучших бирж ссылок.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Виды и классификация
Эта разновидность опухоли по происхождению подразделяется на несколько форм:
- Неэпителиальная опухоль (саркома). Такой тип опухоли горла и гортани диагностируется крайне редко, всего в 0,5-2% клинических случаев. Данная разновидность онкопроцесса считается самой опасной, т. к. способна быстро прогрессировать и очень рано начинает проращивать метастазы не только в лимфоузлы, но и в отдалённые внутренние органы.
- Плоскоклеточный рак гортаноглотки (неороговевающий и ороговевающий). Данная форма раковых опухолей зарождается чаще всего. Её появление диагностируется практически в 90% случаев. Чаще всего патологический процесс поражает глотку и надгортанник. Такой тип онкопатологий имеет более благоприятные прогнозы на выздоровление, чем саркомоидальные новообразования.
- Лимфоэпителиома (опухоль Шминке). Данная разновидность злокачественных новообразований развивается из эпителиальной и лимфоидной ткани и является разновидностью плоскоклеточной опухоли.
Чаще всего стенки гортаноглотки поражают эпителиальные разновидности онкоопухолей. По гистологическому строению они бывают высокодифференцированными и низкодифференцированными.
к содержанию ↑Стадии и классификация по системе TNM
Рак гортаноглотки это сборное заболевание, имеющее код МКБ 10 С13. В него входит следующий ряд патологий:
- C13.0 – новообразование, локализующееся в заперстневидной области.
- C13.1 – опухоль черпалонадгортанной складки.
- C13.2 – рак задней стенки гортаноглотки.
- C13.8 – поражение нижней глоточной области.
В клинической практике применяют несколько классификаций этой группы заболеваний. Самой оптимальной считается TNM-классификация, позволяющая подробно описать распространённость опухолевого процесса.
Каждая буква аббревиатуры обозначает свой критерий:
- T – первичная опухоль гортаноглотки. Рядом с буквенным символом проставляется числовой индекс от 1 до 4, обозначающий размеры опухолевой структуры.
- N – поражение регионарных лимфоузлов. Числовые индексы от 1 до 3 обозначают размеры метастаз и количество лимфатических узлов, подвергнувшихся поражению.
- M – метастазы, проникшие в отдалённые внутренние органы. Числовой индекс 0 показывает, что метастатическое поражение отсутствует, а 1 свидетельствует о наличии метастаз.
Но чаще всего в клинической практике используют упрощённое стадирование. Развитие рака гортаноглотки проходит через 4 основных стадии.
На каждом этапе развития у новообразования отмечаются определённые гистологические и клинические признаки:
- Зарождение онкоопухоли. На этой стадии рака гортаноглотки опухолевая структура имеет небольшие размеры и находится в окружающей её капсуле. Практически полное отсутствие негативной симптоматики играет неблагоприятную роль, т. к. не позволяет заподозрить развитие патологического процесса и начать своевременную терапию.
- На 2 стадии рака гортаноглотки начинается активный рост злокачественной структуры. Она выходит за пределы капсулы и поражает находящиеся в непосредственной близости здоровые ткани. На этом этапе появляется первая негативная симптоматика.
- Рак гортаноглотки 3 стадии. Первичная опухоль разрастается до достаточно крупных размеров и начинает метастазировать в региональные лимфоузлы. Симптоматика, сопровождающая злокачественный процесс, усиливается.
- Рак гортаноглотки 4 стадии. Это заключительный, не поддающийся полному излечению и не переходящий в стадию длительной ремиссии, этап болезни. Клинические симптомы, свидетельствующие о развитии патологического процесса, становятся мучительными для больного и для их устранения применяют паллиативную терапию, сохраняющую качество последних дней жизни.
Симптомы рака
Клиническое течение онкологического процесса, которым оказалась поражена эта анатомическая область, довольно разнообразно и имеет непосредственную зависимость от места локализации злокачественной структуры. Все симптомы рака гортаноглотки онкологи подразделяют на гортанные и глоточные. К первым относятся хронический сухой кашель, при котором иногда отхаркивается мокрота с кровянистыми включениями, охриплость или осиплость голоса и стеноз гортанного канала, а ко вторым появление болезненности при глотании, частые поперхивания пищей, ощущение комка в глотке.

В связи с тем, что признаки рака гортаноглотки достаточно многообразны, в клинической практике их принято сводить к наиболее характерной для этого заболевания триаде:
- первый и в большинстве случаев самый главный симптом – выраженная болезненность, появляющаяся при совершении глотательных движений, часто иррадиирующая в ухо, находящееся со стороны поражения;
- функциональные расстройства различного характера – задержка в горле пищевого комка, ощущение, что слюна при проглатывании как бы перекатывается через валик, поперхивание пищей;
- охриплость голоса и последующее развитие стеноза гортани.
к содержанию ↑Стоит знать! Достаточно часто первое проявление рака гортаноглотки заключается в появлении метастазов в средних и верхних группах шейных лимфоузлов.
Диагностика
При этом недуге, несмотря на раннее появление специфической симптоматики, часто ставят неправильный диагноз, обычно это ларингит, и длительное время лечат от несуществующей болезни. В итоге опухоль гортаноглотки выявляется на заключительных стадиях. Для того, чтобы подтвердить или опровергнуть развитие опасного недуга, человеку, обратившемуся с жалобами на появление тревожной симптоматики, назначают ряд специфических диагностических мероприятий.

Основными методами, с помощью которых проводится диагностика рака гортаноглотки, являются:
- Сбор анамнеза и первичный осмотр с обязательной пальпацией шеи, позволяющей выявить изменение размера и формы гортани.
- Непрямая или прямая ларингоскопия.
- Рентген гортанной области.
- КТ и МРТ гортаноглотки.
- УЗИ шеи.
В случае подтверждения диагноза могут быть назначены дополнительные исследования, позволяющие уточнить характерные особенности развивающейся опухоли. Уточняющая диагностика рака гортаноглотки включает в себя стробоскопию, рентгенографию пищевода, КТ грудной клетки и брюшной полости, сцинтиграфию костей.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Лечение рака гортаноглотки
При этом недуге проводятся преимущественно комбинированные терапевтические мероприятия. В традиционный протокол комплексного лечения включаются оперативное вмешательство, химиотерапия и дистанционная лучевая терапия. Многолетние наблюдения за больными, которым диагностирован рак гортаноглотки, показывают, что именно такие протоколы лечения дают самую высокую результативность и позволяют добиться если не полного излечения, то достижения длительного периода ремиссии.
Хирургическое лечение, являющееся золотым стандартом в терапии онкоопухолей любой локализации, при этом недуге назначается с учётом распространённости первичного очага неоплазии и наличия процесса мтастазирования. Резекция гортаноглотки выполняется только при раке I стадии, а в остальных клинических случаях проводится радикальное вмешательство, во время которого полностью удаляют поражённую неоплазией анатомическую область горла и иссекают шейный отдел пищевода. Спустя 1,5-3 месяца после того, как было проведено хирургическое лечение, требуется выполнение пластики – создание искусственного отдела пищевода и глотки.
Химиотерапия при этом недуге может применяться как до, так и после операции.
Лучше всего плоскоклеточный рак гортаноглотки реагирует на следующие противоопухолевые препараты:
- 5-фторурацил (5-ФУ);
- Паклитакселом;
- Доцетакселом;
- Цисплатином;
- Таксолом.
Схема лечения может включать как одно лекарственное средство, так и их комбинацию. Дополнительно могут быть назначены таргетные препараты.
Облучение рака гортаноглотки проводят только на начальных этапах развития злокачественного процесса, а начиная с 3 стадии его назначают только как часть паллиативного лечения, направленного на снижение негативных признаков болезни. При этом недуге выполняется дистанционная лучевая терапия с суммарной очаговой дозой радиации 4500—7000 рад. Процедуры выполняются 5 раз в неделю на протяжении 21 дня.
к содержанию ↑Прогноз
Рак гортаноглотки может иметь благоприятный прогноз только в начале своего развития, но, к сожалению, раннее выявление недуга в клинической практике отмечается очень редко в связи с его бессимптомным начальным течением. Однако стоит сказать, что если развитие рака гортаноглотки обнаружили в самом начале и провели адекватный курс терапии, полное выздоровление наступает в 90% случаев, а остальные 10% пациентов достигают периода длительной ремиссии с полным сохранением качества жизни. На 2 стадии патологического процесса до критического пятилетнего периода доживают 60-80% больных, а на 3 этот показатель снижается до 35-50%.
Хуже обстоит дело на терминальном этапе недуга. Прогноз при раке гортаноглотки 4 стадии полностью неблагоприятный. Даже при интенсивной терапии длительная ремиссия наступает только в 15% случаев. Рецидив рака гортаноглотки 4 стадии считается самым опасным в прогностическом смысле явлением – радикальное хирургическое лечение и дистанционная лучевая терапия на этом этапе не показывают какой-либо эффективности, поэтому трёхлетняя выживаемость пациентов составляет всего 40-50%, а в остальных случаях больные умирают в течение нескольких месяцев после возвращения болезни.
к содержанию ↑Информативное видео
Будьте здоровы!



Добавить комментарий